Biodruk 3D: jak biodruk zmienia medycynę, implanty i regulacje
Biodruk 3D to technologia łącząca inżynierię tkankową, materiałoznawstwo i precyzyjne techniki druku, pozwalająca tworzyć struktury zawierające żywe komórki, bioinżynierskie matryce i funkcjonalne implanty. W pierwszych akapitach tego artykułu przyjrzymy się podstawom, najważniejszym zastosowaniom klinicznym i obecnym zmianom regulacyjnym – wszystkie kluczowe informacje dotyczące biodrukowania zostaną przedstawione praktycznie i szczegółowo, z konkretami dotyczącymi parametrów, procedur i standardów jakości.
W tekście znajdziesz: przegląd technologii biodruku, rodzaje bioinków, parametry druku (np. średnice dysz, prędkości, ciśnienia i temperatury), przykłady implantów i terapii już testowanych klinicznie, checklisty dla laboratoriów, listę najczęstszych błędów, instrukcję krok po kroku do opracowania implantu oraz przegląd regulacji w UE i USA. Artykuł kończy szeroka sekcja FAQ i praktyczne wskazówki implementacyjne dla klinik i startupów. (Słowo kluczowe: Biodruk 3D).
Co to jest biodruk 3D?
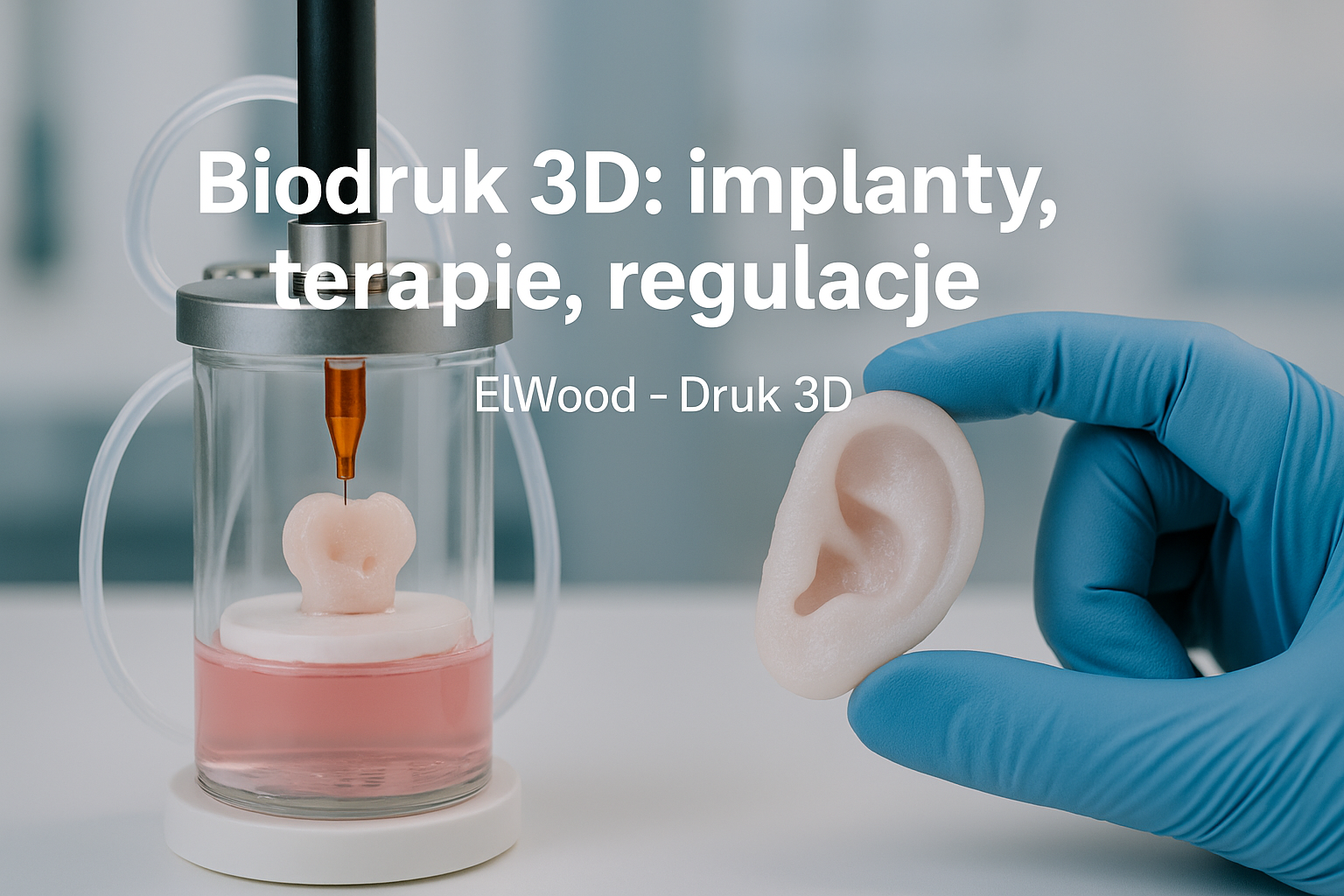
Biodruk 3D to proces wytwarzania warstwowych struktur zawierających żywe komórki, biomateriały i czynniki bioaktywne, które mają funkcjonować jako modele tkankowe, implanty biologiczne lub platformy do testów farmakologicznych. W odróżnieniu od klasycznego druku 3D, biodruk wymaga ścisłej kontroli środowiska (temperatura, sterylność), żywych składników (żywe komórki, ich gęstość) oraz procesów stabilizujących (np. sieciowania hydrożelów, perfuzji).
Technologie biodruku 3D
Główne technologie stosowane w biodruku 3D można podzielić na kilka kategorii. Każda z nich ma inne ograniczenia rozdzielczości, przepustowości, kompatybilności z komórkami i typami bioinków.
Ekstruzja (bioprinting ekstruzyjny)
Najbardziej rozpowszechniona metoda. Materiał (bioink) jest wyciskany przez dyszę pod kontrolą ciśnienia (pneumatyczne) lub śrubowego ekstrudera. Zalety: prosta konstrukcja, możliwość drukowania materiałów o wysokiej lepkości, dobry stosunek szybkości do rozdzielczości. Wady: wyższe siły ścinające mogą uszkadzać komórki, ograniczona rozdzielczość (~50–500 µm).
Inkjet i mikrodruk kropelkowy
Metoda niekontaktu: bioink jest rozpylany jako krople. Dobra do niskolepkich bioinków i precyzyjnego dozowania komórek. Ograniczenia: nie wszystkie bioinki nadają się do formowania kropli; ograniczona lepkość (zwykle poniżej kilku 10 mPa·s).
Laser-assisted bioprinting (LAB)
Technologia bezdyszkowa wykorzystująca impuls laserowy do przenoszenia kropli z warstwy donorowej na podłoże. Zalety: wysoka rozdzielczość, brak kontaktu z szybą czy dyszą, niski stres mechaniczny na komórki. Wady: skomplikowane urządzenia, koszt, potencjalne kwestie związane z termicznym wpływem na materiał.
Stereolitografia i fotopolimeryzacja (light-based)
Użycie światła (UV, niebieskie LED) do selektywnego sieciowania fotoczułych bioinków. Wysoka rozdzielczość 2D i 3D, idealne do mikrowzorców i kanałów naczyniowych. Ograniczenia: dostępność biokompatybilnych fotoinicjatorów i ryzyko cytotoksycznego wpływu promieniowania oraz produktów rozkładu fotoinicjatorów.
Multi-kanałowe hybrydy
Platformy łączące kilka technologii (np. ekstruzja + stereolitografia) pozwalają na tworzenie struktur z różnymi materiałami i funkcjami (sztywna obudowa + miękka matryca komórkowa).
Bioinki i materiały stosowane w biodruku
Dobór bioinku decyduje o biokompatybilności, mechanice i możliwościach usieciowania struktury. Bioinki to mieszanki polimerów (naturalnych lub syntetycznych), hydrogeli, składników wspierających angiogenezę i oczywiście żywych komórek.
Hydrożele naturalne
- Żelatyna (GelMA) – łatwo modyfikowalna, fotopolieryzowalna wersja żelatyny; często używana w połączeniu z fotoinicjatorami (np. LAP)
- Alginian – stabilność jonowa po dodaniu jonów wapnia; używany często jako tymczasowa matryca
- Kolagen – naturalny składnik ECM; dobre właściwości biologiczne, ale słabsza mechanika
- Hyaluronian (HA) – wspiera migrację komórek i angiogenezę
Polimery syntetyczne
- PEG-diacryl (PEGDA) – kontrolowana mechanika i siła; wymaga fotoinicjatorów
- PCL (polikaprolakton) – używany do sztywniejszych, strukturalnych komponentów w implantach (czas biodegradacji: 1–3 lata w zależności od masy molowej)
Wypełniacze i dodatki funkcjonalne
Cząstki hydroksyapatytu, nanocząstki srebra (antybakteryjne, jednak o ostrożnym zastosowaniu), czynniki wzrostu (VEGF, BMP), mikro- i makroporyzatory dla lepszej perfuzji.
Kluczowe parametry i ustawienia druku — konkretne liczby
Poniżej przedstawiono praktyczne zakresy i wartości referencyjne stosowane w biodruku 3D. Należy traktować je jako punkt wyjścia; optymalizacja zależy od urządzenia, bioinku i typu komórek.
Parametry mechaniczne i geometryczne
- Średnica dyszy: 100–500 µm (0.1–0.5 mm) — mniejsze dysze dają większą rozdzielczość, ale zwiększają siły ścinające.
- Wysokość warstwy (layer height): 50–400 µm — typowo 100–200 µm dla równowagi między dokładnością a czasem druku.
- Prędkość przesuwu głowicy: 5–20 mm/s dla ekstruzji biotynkowej; wyższe prędkości wymagają niższej lepkości bioinku lub wyższego ciśnienia.
Parametry ciśnienia i ekstrudera
W systemach pneumatycznych typowe ciśnienia mieszczą się w zakresie 5–200 kPa (0.05–2 bar) w zależności od lepkości. W ekstruderach śrubowych siła wyciskania jest regulowana prędkością ślimaka i geometrią.
Temperatura
- Temperatura komory druku: 4–37°C zależnie od bioinku (żelatynopodobne często wymagają 4–25°C przed sieciowaniem; komórki zwykle utrzymuje się ~37°C po zakończeniu procesu).
- Temperatura głowicy (dla termoplastów, np. PCL): 60–120°C; w przypadku PCL: 80–120°C do topnienia.
Gęstość komórek i czynniki biologiczne
Typowe gęstości komórek w bioinkach:
- Tkanki miękkie (np. skóra, mięśnie): 1–10 x 10^6 komórek/ml
- Tkanki złożone (np. tkanka wątroby): 10–50 x 10^6 komórek/ml
- Naczynia i komórki śródbłonkowe: 5–20 x 10^6 komórek/ml
Sieciowanie (crosslinking)
Metody: jonowe (alginian + Ca2+), fotoinicjacja (LAP, Irgacure) z UV/LED, enzymatyczne (transglutaminaza), termiczne (żelatynopodobne żele). Przykładowe parametry fotopolimeryzacji: długość fali 365–405 nm, natężenie 5–20 mW/cm², czas ekspozycji 10–60 s w zależności od grubości i fotoinicjatora.
Zastosowania medyczne: implanty, terapie i modele
Biodruk 3D znajduje zastosowanie w wielu dziedzinach medycyny. Poniżej omówiono kluczowe obszary z przykładami i praktycznymi aspektami wdrożenia.
Implanty kostne i chrzęstne
Przykłady: bioceramika + hydrożel z komórkami osteoblastów; PCL z hydroksyapatytem jako szkielet strukturalny. Ważne parametry: porowatość 40–70% (dla naczyń i integracji kostnej), rozmiar porów 200–600 µm dla osteointegracji.
Płytki skóry, terapia ubytków skórnych i przeszczepy skóry
Biodruk skóry z keratynocytami i fibroblastami w warstwach: epidermis + dermis. Umożliwia tworzenie skóry z pacjenta (autologicznej) co minimalizuje odrzucenie. Kluczowe czynniki: gradienty stożków napięcia, gęstość komórek w warstwie epidermalnej: 1–5 x10^6 komórek/ml.
Naczynia i układy naczyniowe
Tworzenie perfuzyjnych kanałów i mikonaczyniowych sieci jest kluczowe dla grubości tkanek (>200 µm). Metody: drukowanie z włóknami rozpuszczalnymi (saccharose, Pluronic F127) jako fug, a następnie usuwanie i zasiedlanie śródbłonkiem. Ważne: średnice kanałów 100–1000 µm w zależności od docelowego naczynia.
Implanty i protezy funkcjonalne
Połączenie biologicznej matrycy komórkowej z mechanicznym szkieletorem (np. PCL) daje możliwość tworzenia implantów funkcjonalnych, takich jak fragmenty kręgosłupa, podpory chrząstki stawowej czy rekonstrukcje twarzoczaszki.
Modele chorób i testy farmakologiczne
Biodruku używa się szeroko do tworzenia organoidów i organ-on-chip do badań toksykologicznych, co redukuje potrzebę badań na zwierzętach i poprawia translacyjność wyników.
Workflow: od koncepcji do implantu — krok po kroku
Poniżej znajduje się praktyczny przewodnik krok po kroku. Zakłada on, że projekt odbywa się w środowisku badawczo-klinicznym z dostępem do GMP lub odpowiednio nadzorowanego laboratorium.
- Określenie celu klinicznego i wymagań funkcjonalnych (np. biomechanika, wielkość, odżywianie).
- Zebranie specyfikacji biologicznej: typy komórek (autologiczne/allogeniczne), wymagane czynniki wzrostu, preferowana biodegradacja.
- Wybór technologii druku (ekstruzja, stereolitografia, laser-assisted) zgodnie z wymaganiem rozdzielczości i kompatybilnością bioinków.
- Formulacja bioinku: testy lepkości, gęstości komórek, kompatybilności z systemem sieciowania.
- Projekt 3D i symulacje mechaniczne (CAD + FEA) — sprawdzenie wytrzymałości i perfuzji.
- Testy pre-produkcyjne: wydruki testowe, badania żywotności komórek, testy cytotoksyczności materiałów pomocniczych.
- Optymalizacja parametrów druku (dysza, prędkość, ciśnienie, temperatura) na podstawie testów referencyjnych.
- Produkcja/druk w środowisku sterylnym, dokumentacja batchowa i kontrola jakości (mikrobiologia, sterylność, żywotność komórek).
- Proces dojrzewania (in vitro bioreaktory, perfuzja) aby uzyskać funkcję tkanki (np. różnicowanie, wytwarzanie macierzy).
- Badania przedkliniczne (in vivo) — ocena biokompatybilności, integracji i funkcjonalności.
- Przygotowanie dokumentacji regulacyjnej i wniosku klinicznego (IND/IDE lub lokalne procedury), śledzenie GMP/GCP.
- Faza kliniczna i monitorowanie długoterminowe po implantacji.
Kontrola jakości, walidacja i certyfikacja
Wprowadzenie biodrukowanych implantów do kliniki wymaga rygorystycznego systemu jakości. Najważniejsze elementy:
- Walidacja procesu druku: raporty parametrów, traceability batchy, logi urządzeń
- Kontrola mikrobiologiczna i testy endotoksyn
- Badania fizykochemiczne: mechanika (moduł Younga, wytrzymałość na rozciąganie), biodegradacja, porowatość
- Biologiczne testy funkcjonalne: żywotność komórek, różnicowanie, produkcja ECM
- Dokumentacja sterylności i warunków transportu; szczególnie ważne dla autologicznych produktów komórkowych
Regulacje i perspektywy prawne (UE i FDA)
Regulacje dotyczące biodruku 3D są złożone: produkt może kwalifikować się jako wyrób medyczny (implant), jako produkt zaawansowanej terapii biologicznej (ATMP) albo jako kombinacja wyrobu i leku/komórki. W UE, produkty komórkowe i tkankowe najczęściej podlegają rozporządzeniu o wyrobach medycznych (MDR) lub przepisom dotyczącym ATMP (Advanced Therapy Medicinal Products) — szczególnie jeśli zawierają żywe komórki.
UE
W Europie kluczowe dokumenty i zasady:
- MDR (Regulation (EU) 2017/745) dotyczące wyrobów medycznych — jeśli implant opiera się głównie na materiale niekomórkowym i pełni funkcję mechaniczno-structuralną.
- Przepisy dotyczące ATMP (Regulation (EC) No 1394/2007) — autologiczne i allogeniczne produkty komórkowe, takie jak hodowle tkankowe do implantacji.
- Wytyczne EMA i wytyczne krajowe — wymagają danych preklinicznych i klinicznych, GMP dla produkcji biologicznej.
FDA (USA)
FDA klasyfikuje produkty według ryzyka: biologics podlegają regulacjom BLA/IND, a wyroby medyczne do 510(k) lub PMA. W przypadku produktów kombinowanych (np. implant z żywymi komórkami) możliwe jest współdziałanie różnych ścieżek regulacyjnych. Ważne: wnioski IND/IDE muszą zawierać szczegółową charakterystykę procesu produkcji, dane dotyczące bezpieczeństwa i skuteczności oraz plany kontroli jakości.
Trendy regulacyjne
W ostatnich latach obserwujemy:
- Zwiększenie wymagań dotyczących traceability i kontroli nad materiałami biologicznymi
- Wzrost nacisku na standardy jakościowe dla procesu bioprintingu (GMP dla produktów komórkowych)
- Rozwój ram regulacyjnych dla spersonalizowanych terapii (np. szybsze ścieżki dla terapii ratujących życie)
Bezpieczeństwo i etyka
Bezpieczeństwo pacjenta i aspekty etyczne są priorytetem. Oto obszary wymagające szczególnej uwagi:
- Źródło komórek: zgoda pacjenta, dokumentacja donorów, testy na patogeny
- Ryzyko immunologiczne: autologiczne vs allogeniczne rozwiązania
- Potencjał nowotworzenia przy użyciu komórek macierzystych — długoterminowy monitoring
- Aspekty etyczne związane z modyfikacją genetyczną komórek
Najczęstsze błędy w biodruku 3D i jak ich unikać
Poniżej typowe problemy i praktyczne porady zapobiegawcze.
1. Nieodpowiedni dobór bioinku
Błąd: użycie bioinku o niewłaściwej lepkości lub właściwościach sieciowania. Skutek: zapadające się struktury, niska żywotność komórek. Rozwiązanie: test lepkości viscometrem, dostosowanie procentu polimeru, dodanie wzmacniających włókien lub skafoldów PCL.
2. Za duże siły ścinające
Błąd: zbyt mała średnica dyszy przy zbyt wysokim ciśnieniu lub prędkości. Skutek: uszkodzenie komórek. Rozwiązanie: zwiększyć dyszę (np. z 100 µm na 200–300 µm), obniżyć ciśnienie, zoptymalizować lepkość.
3. Brak odpowiedniej perfuzji
Błąd: wydruk z gęstych matryc bez systemu naczyniowego. Skutek: martwica w centralnych obszarach >200 µm. Rozwiązanie: wprowadzenie kanałów perfuzyjnych, zastosowanie bioreaktorów perfuzyjnych lub zasad projektowania porowatości.
4. Nieodpowiednie warunki sterylności
Błąd: praca poza obszarem laminar flow lub brak testów endotoksyn. Skutek: zanieczyszczenie produktów. Rozwiązanie: użycie komór laminarnych, procedury aseptyczne, regularne testy mikrobiologiczne.
Troubleshooting — praktyczne wskazówki
Format: problem → możliwe przyczyny → zalecane działania.
Problem: Linie wydruku są nieregularne / przerywane
Przyczyny: zbyt niskie ciśnienie/lepkość, zatkana dysza, niewłaściwe ustawienia prędkości. Działania: sprawdzić lepkość, zwiększyć ciśnienie stopniowo, oczyścić dyszę, zmniejszyć prędkość głowicy.
Problem: Niska żywotność komórek po druku
Przyczyny: duże siły ścinające, toksyczny fotoinicjator, zbyt długie wystawienie na UV. Działania: optymalizacja dyszy i ciśnienia, wybór łagodniejszych fotoinicjatorów (np. LAP zamiast Irgacure), skrócenie czasu ekspozycji lub redukcja natężenia UV.
Problem: Struktura zapada się po usunięciu podpór
Przyczyny: niewystarczająca mechanika bioinku, brak sztywnego szkieletu. Działania: dodanie podpór PCL, zwiększenie stężenia polimeru w bioinku, zastosowanie tymczasowych fug rozpuszczalnych.
Porównanie technologii biodruku — tabela
| Technologia | Rozdzielczość | Kompatybilność z komórkami | Zalety | Wady |
|---|---|---|---|---|
| Ekstruzja | 50–500 µm | Dobra dla lepkości | Prosta, skalowalna | Stres mechaniczny, ograniczona rozdzielczość |
| Inkjet | 20–100 µm | Dobra dla niskolepkich bioinków | Precyzyjne dozowanie | Ograniczona lepkość, kropelkowanie |
| Laser-assisted | 10–50 µm | Wysoka (niski kontakt) | Wysoka rozdzielczość, brak dyszy | Koszt i złożoność |
| SLA / DLP | 1–50 µm | Zależna od fotoinicjatora | Bardzo wysoka rozdzielczość | Ryzyko cytotoksyczności fotoinicjatorów |
Studia przypadków i przykłady kliniczne
W ostatnich latach pojawiło się kilka obiecujących badań i pierwszych wdrożeń klinicznych:
- Wydruki skóry do leczenia rozległych oparzeń — kliniczne próby z autologicznymi komórkami keratynocytów i fibroblastów.
- Implanty chrząstki stawowej — badania przedkliniczne i wczesne próby kliniczne z wykorzystaniem hybryd PCL-hydrożel.
- Modele wątroby i serca do testowania leków — komercyjne platformy organ-on-chip bazujące na drukowanych organoidach.
Jak wdrożyć biodruk 3D w laboratorium klinicznym — checklist
Krótka lista kontrolna dla zespołów chcących wdrożyć biodruk w klinice lub jednostce badawczej:
- Infrastruktura: komory laminarnych, CO2 inkubatory, bioreaktory perfuzyjne
- Wyposażenie: bioprinter z możliwością sterylizacji, sensory monitorujące parametry, systemy dokumentacji
- System jakości: procedury SOP, walidacja procesu, kwalifikacja urządzeń
- Zespół: inżynierowie biomedyczni, biologowie tkankowi, specjaliści ds. regulacji, chirurdzy
- Dostawcy: sprawdzeni dostawcy bioinków, materiałów medycznych i laboratoriów badawczych
FAQ — najczęściej zadawane pytania (8 pytań)
P1: Czym różni się biodruk 3D od tradycyjnego druku 3D?
O: Biodruk 3D używa materiałów biologicznych i żywych komórek oraz wymaga kontroli warunków biologicznych (sterylność, temperatura, środowisko hodowlane). Tradycyjny druk 3D używa termoplastów i materiałów niebiologicznych w warunkach przemysłowych.
P2: Czy biodrukowane organy są już dostępne klinicznie?
O: Nie ma jeszcze powszechnie dostępnych, pełnoprawnych biodrukowanych organów do transplantacji. Trwają intensywne badania i testy przedkliniczne oraz wczesne próby kliniczne dotyczące implantów tkankowych, skóry i fragmentów struktur naczyniowych.
P3: Jak długo trwa produkcja biodrukowanego implantu?
O: Sam druk może trwać od kilkudziesięciu minut (małe struktury) do wielu godzin (złożone implanty z kanałami naczyniowymi). Do tego trzeba doliczyć czas dojrzewania in vitro (dni do tygodni) i testy jakości.
P4: Jakie są największe wyzwania techniczne?
O: Zapewnienie perfuzji (dostarczenia tlenu) w grubych tkankach, utrzymanie żywotności komórek przy druku, uzyskanie odpowiedniej mechaniki materiału oraz zgodność regulacyjna i skalowanie produkcji.
P5: Czy można użyć komórek pacjenta?
O: Tak — użycie komórek autologicznych minimalizuje ryzyko odrzucenia, ale wymaga procedur izolacji, ekspansji i walidacji komórek oraz czasu potrzebnego do przygotowania materiału.
P6: Jakie testy muszą przejść biodrukowane implanty?
O: Testy biokompatybilności, cytotoksyczności, sterylności, mechaniki, in vivo (zwierzęce) oraz kliniczne zgodnie z lokalnymi i międzynarodowymi zasadami regulacyjnymi.
P7: Ile kosztuje wdrożenie biodruku 3D?
O: Koszty zależą od skali: pojedynczy bioprinter laboratoryjny od ~50 000 PLN do kilkuset tysięcy PLN. Pełne wyposażenie laboratoriów GMP, personel i walidacja mogą podnieść koszty do milionów PLN/euro za pełne wdrożenie kliniczne.
P8: Jak szybko technologia się rozwija?
O: Bardzo dynamicznie — postępy w bioinkach, sterowaniu, bioreaktorach i regulacjach sprawiają, że co roku pojawiają się nowe przypadki zastosowań klinicznych. Mimo to powszechne zastosowanie wydrukowanych organów wymaga jeszcze kilku lat intensywnego badania.
Przyszłość biodruku 3D — trendy i kierunki rozwoju
Kilka kierunków, które znacząco wpłyną na przyszłość biodruku:
- Zaawansowane bioink: inteligentne materiały reagujące na bodźce, bioink z kontrolowaną degradacją i uwalnianiem czynników wzrostu.
- 4D bioprinting: struktury, które zmieniają kształt lub właściwości w czasie pod wpływem środowiska (temperatura, pH), co otwiera nowe możliwości w samonaprawiających się implantach.
- Integracja z inżynierią komórek: edycja genetyczna, komórki indukowane pluripotentne (iPSC) i zaawansowane protokoły różnicowania.
- Skalowanie i automatyzacja: linie produkcyjne zgodne z GMP, robotyzacja i standaryzacja procesów.
- Regulacje i ścieżki szybkiego wprowadzenia na rynek: szczególnie dla terapii ratujących życie oraz rozwiązań spersonalizowanych.
Praktyczne checklisty i wskazówki dla zespołów badawczych
Checklist przed pierwszym wydrukiem
- Sprawdź sterylność sprzętu i materiałów
- Przetestuj lepkość bioinku i gęstość komórek
- Przeprowadź testy wyciskania bez komórek (mock print)
- Skonfiguruj logowanie parametrów druku
- Przygotuj plan awaryjny na wypadek zakażenia lub niepowodzenia
Wskazówki dla klinik
- Współpracuj z jednostkami regulacyjnymi na wczesnym etapie
- Ustal standardy dotyczące źródeł komórek
- Szkol personel w zakresie aseptyki i dokumentacji
Etyka i aspekty bezpieczeństwa w biodruku 3D
Ważne aspekty etyczne obejmują zgodę informowaną, prawa do materiału biologicznego i długoterminowe śledzenie pacjentów. Z punktu widzenia bezpieczeństwa kluczowe jest monitorowanie potencjalnego nowotworzenia, immunogenności oraz długoterminowej funkcji implantu.
Podsumowanie i rekomendacje
Biodruk 3D to potężne narzędzie, które już dziś zmienia podejście do implantów i terapii. Dla skutecznego wdrożenia niezbędna jest interdyscyplinarna współpraca: inżynieria, biologia, medycyna i regulacje. Najważniejsze rekomendacje:
- Rozpoczynaj projekty od jasnej specyfikacji klinicznej i planu regulacyjnego
- Inwestuj w walidację procesu i systemy jakości
- Optymalizuj bioink i parametry druku dla konkretnego rodzaju tkanki
- Planuj testy in vivo i monitoring długoterminowy
Kontakt i dalsze źródła
Jeśli chcesz wdrożyć biodruk 3D w swojej placówce lub potrzebujesz konsultacji projektowej, skontaktuj się ze specjalistami branżowymi. Źródła referencyjne: artykuły naukowe (Nature, Biofabrication), wytyczne EMA/FDA oraz dokumentacja producentów bioinków i bioprinterów.
kalibracja wydruku biodruk testowy,drukowanie naczyń bioprinting naczyniowy,bioink gelma przygotowanie,bioreaktor perfuzja dojrzewanie tkanek,implant kostny biodruk porowatość


Dodaj komentarz